
L’accessibilità dei farmaci rimane una priorità chiave per il governo degli Stati Uniti mentre negozia con le aziende farmaceutiche per abbassare i prezzi dei singoli farmaci ed esplorare modelli di prezzo di riferimento.
Con questi sforzi in corso su a livello federalediversi stati degli Stati Uniti stanno cercando di trovare le proprie soluzioni, anche attraverso i Prescription Drug Affordability Boards o PDAB.

Scopri il marketing B2B che funziona
Combina business intelligence ed eccellenza editoriale per raggiungere professionisti coinvolti su 36 principali piattaforme multimediali.
Scopri di più
Il Maryland rappresenta un buon banco di prova per il modello PDAB per diversi motivi. Secondo i dati del 2024, oltre il 19% della popolazione dello stato è impiegata nei governi federale, statale e locale, sfruttando gli effetti di licenziamenti delle agenzie federali all’inizio di quest’anno – e il successivo Chiusura governativa di 43 giorni – particolarmente significativo per i residenti dello stato.
Inoltre, l’inflazione e l’aumento del costo della vita hanno reso sempre più difficile per molti pazienti l’accesso ai farmaci da prescrizione. La dottoressa Kate Sugarman, un medico di base del Maryland, osserva: “Posso essere il medico più brillante e prescrivere tutte le migliori medicine. Ma se non possono permetterselo, allora stiamo solo perdendo tempo”.
Mentre il PDAB del Maryland si avvicina all’implementazione di un limite massimo di pagamento (UPL) – che limiterebbe l’importo che i pagatori o gli acquirenti, come ospedali o farmacie, pagano per un farmaco – ha il potenziale per tracciare il percorso per altri stati che cercano di seguire l’esempio.
Come il Maryland intende abbassare i prezzi dei farmaci
In aprile/Maggio Nel 2019, l’assemblea generale del Maryland ha approvato l’HB 768, stabilendo il PDAB e delineando i conflitti di interessi per i membri, la loro remunerazione e la struttura generale del Consiglio.
A quel tempo, il Consiglio poteva fissare un UPL per i farmaci acquistati da ospedali statalistrutture e istituti penitenziari, piani sanitari per i dipendenti statali e altri programmi come State Medicaid.
Circa sei anni dopo, il governatore dello stato Wes Moore ha approvato un disegno di legge che estendeva i poteri del PDAB per stabilire un UPL per i “paganti che hanno portato o porteranno a una sfida di accessibilità economica”, consentendo così che le raccomandazioni del Consiglio si applichino a tutti i Maryland.
Una lezione per altri PDAB statali è quella di non limitare la popolazione target al solo piano sanitario dei dipendenti statali come aveva inizialmente fatto il Maryland, afferma Jane Horvath, un’esperta indipendente di politica sanitaria. Se le raccomandazioni del Consiglio si applicano a tutti i residenti, lo Stato può avere una leva di mercato, soprattutto perché il processo è volontario per il produttore, dice.
Tuttavia, questa espansione nel Maryland avverrà solo dopo che l’UPL sarà in vigore da un anno, quando potranno essere raccolti più dati sull’impatto dell’UPL.
In prima linea nell’esame del PDAB del Maryland ci sono Jardiance (empagliflozin) di Boehringer Ingelheim, Farxiga (dapagliflozin) di AstraZeneca, Ozempic (semaglutide) di Novo Nordisk e Trulicity (dulaglutide) di Eli Lilly. Ciascuno di questi farmaci è stato ritenuto “inaccessibile” negli ultimi mesi, con UPL già proposti per i primi due.
Il Consiglio ha preso queste decisioni dopo un lungo processo ricco di consultazioni pubbliche e revisioni approfondite, che ha richiesto più tempo del previsto.
“Come sostenitore, a volte mi sento come se fossi impaziente per il fatto che ci sia voluto così tanto tempo, ma il Consiglio sta facendo di tutto per essere giusto, aperto e trasparente”, afferma Leonard Lucchi, un paziente difensore.
Lucchi ha diversi collegamenti con il PDAB del Maryland. Lobbista con sede nel Maryland, ha contribuito alla stesura della proposta per il PDAB. È anche un paziente diabetico in terapia con Jardiance, uno dei farmaci esaminati dal PDAB del Maryland. Da paziente, Lucchi racconta la sua esperienza allo sportello della farmacia, dove gli è stato presentato il costo di un farmaco, a volte diverso dal solito, e gli è stato chiesto se poteva permetterselo. Spiega che ciò accade perché alcune persone non ritirano la prescrizione dopo aver appreso il prezzo, poiché semplicemente non possono permetterselo.
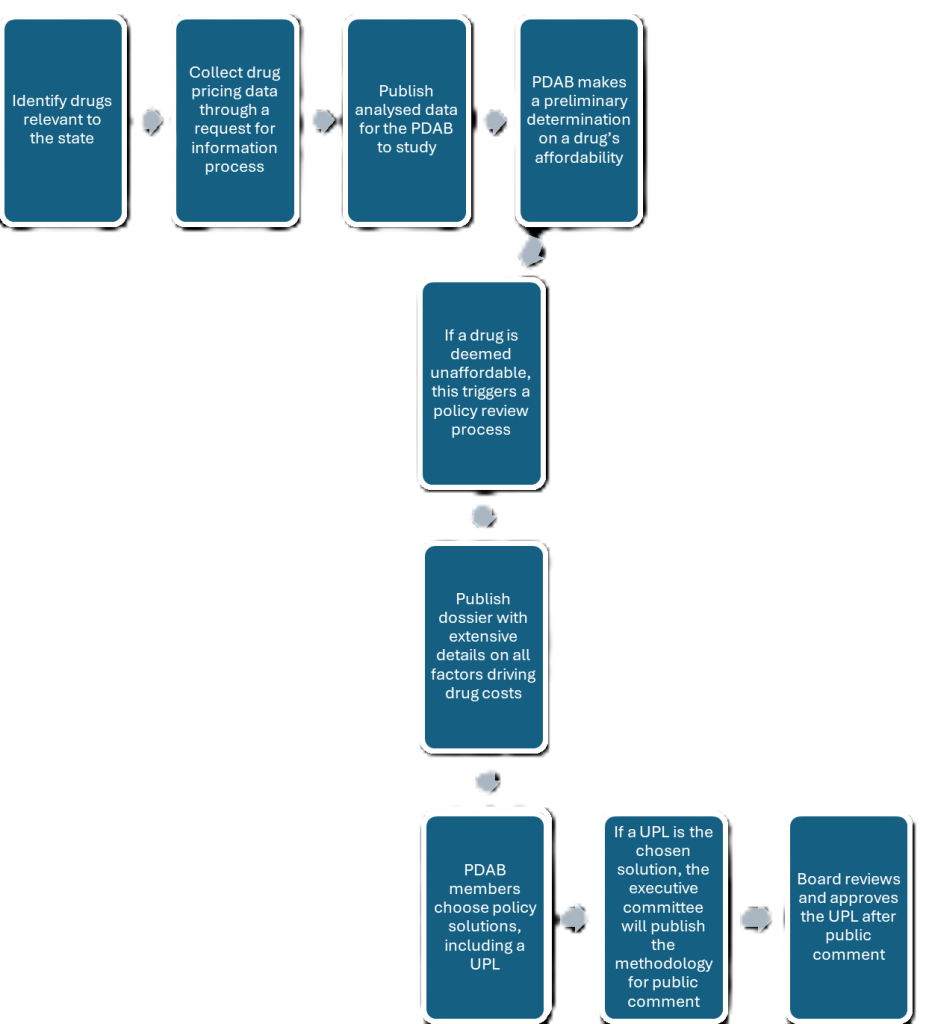
Una sfida importante nel trovare modi per rendere i farmaci accessibili è identificare quanto costano al paziente. Il costo di un farmaco per un singolo paziente è influenzato dalla compagnia assicurativa, dalle tariffe di ticket e coassicurazione, nonché da sconti o riduzioni, il che rende difficile la raccolta di dati accurati sull’utilizzo del farmaco.
Per risolvere questo problema, il comitato ha condotto studi di revisione e ha avuto accesso a dati che non sono disponibili al pubblico, afferma Andrew York, direttore esecutivo del Maryland PDAB.
Questi sono stati poi compilati in dossier di revisione disponibili al pubblico che includono diversi modi in cui viene analizzato il prezzo di un farmaco; in base al costo di acquisizione all’ingrosso (WAC), al prezzo di vendita medio (ASP), al prezzo all’ingrosso medio (AWP), ai ticket del paziente e altro ancora. Inoltre, i membri del comitato hanno considerato anche la prevalenza di una particolare malattia nello stato, altre alternative ai farmaci esaminati e se il particolare farmaco presenta carenza.
Se il Consiglio ritiene che un farmaco sia “inaccessibile”, può suggerire una soluzione politica simile, ma non limitata, agli UPL. Per la tratta UPL, dice York, il Consiglio prenderebbe in considerazione diversi modi per determinare il prezzo ideale; prezzi indicizzati, prezzi di riferimento, che vengono presi in considerazione a livello federale attraverso la politica della nazione più favorita (MFN), o prezzi basati sul budget, oltre a considerare aspetti come il valore di un farmaco e l’efficacia comparativa, afferma York.
Di tutti i quadri a cui fare riferimento, York ritiene che il processo dei Centers of Medicare and Medicaid Services (CMS) per implementare il Maximum Fair Price (MFP), ai sensi dell’Inflation Reduction Act, sia il più in alto nella sua lista. Il mese scorso, il PDAB del Maryland ha raccomandato di utilizzare la MFP da 197 dollari per Jardiance e 178,50 dollari per Farxiga, per una fornitura mensile dei singoli farmaci.
Dopo un periodo di commento pubblico sulla metodologia alla base dell’UPL suggerita, una parte fondamentale che ha accompagnato ogni fase di questo processo, il Consiglio può approvare l’UPL.
Cosa succederà dopo nel Maryland?
Sebbene il PDAB del Maryland abbia raggiunto diversi importanti traguardi di sviluppo nel 2025, rimangono molte incognite. La principale delle critiche rivolte al Consiglio è la preoccupazione che eventuali limiti di prezzo ridurranno l’accesso a quel farmaco nello stato, un punto ripetutamente espresso dalle organizzazioni di difesa dei pazienti durante le riunioni del Consiglio durante tutto l’anno.
“Non mi sembra che avere un UPL abbia un impatto sull’accesso. Prezzi più bassi si traducono in un migliore accesso ai prodotti farmaceutici”, afferma Gerard Anderson PhD, membro del PDAB del Maryland e professore alla Johns Hopkins Bloomberg School of Public Health, a Baltimora, nel Maryland. Ciononostante, Anderson afferma che il Consiglio del Maryland riconosce queste preoccupazioni e sta cercando di mitigare eventuali effetti negativi.
Il dottor Benjamin Rome, assistente professore di Medicina al Brigham and Women’s Hospital di Boston, Massachusetts, mette in guardia dall’estrapolare tutte le modifiche del formulario alle politiche statali e federali e dal considerare i cambiamenti dei fattori di mercato. Ad esempio, quando si esamina il prezzo dei farmaci biologici come Enbrel (etanercept) di Amgen, è necessario considerare il fatto che è in competizione con i biosimilari Humira (adalimumab) di AbbVie, che probabilmente saranno più economici, dice.
È utile che gli stati mettano alla prova i propri meccanismi per abbassare i prezzi. Mentre CMS negozia i prezzi solo per una manciata di farmaci che soddisfano determinati criteri – come ad esempio essere stati sul mercato per un periodo di tempo – Anderson osserva che i PDAB statali non hanno tali limitazioni e hanno la flessibilità di considerare farmaci costosi che non vengono esaminati da Medicare.
Per ora, il Consiglio del Maryland sta andando avanti con processi paralleli, a seconda delle politiche che il Consiglio vuole attuare per ciascun farmaco. Tra questi potrebbe esserci un UPL per Farxiga e Jardiance dopo la conclusione del processo di commento pubblico in corso. Anderson sottolinea che, sebbene il Consiglio sia ancora nella sua fase iniziale, la speranza è che nei prossimi anni si verifichino ulteriori progressi.
Questa storia fa parte di una borsa di studio sponsorizzata dall’Association of Health Care Journalists (AHCJ) e sostenuta dal Commonwealth Fund.
